医疗的温度,在于直面“不可能”时的勇毅;医学的进步,源于突破“极限值”时的探索。近日,我院东区手术麻醉科牵头多学科团队,成功为一名“最高级别困难气道”的脑瘫患者清除12mm感染性肾结石。这场跨越麻醉禁区的“拆弹之战”,不仅攻克了多重临床难题,更以专业与人文并重的诊疗服务,为特殊患者群体点亮了健康希望。
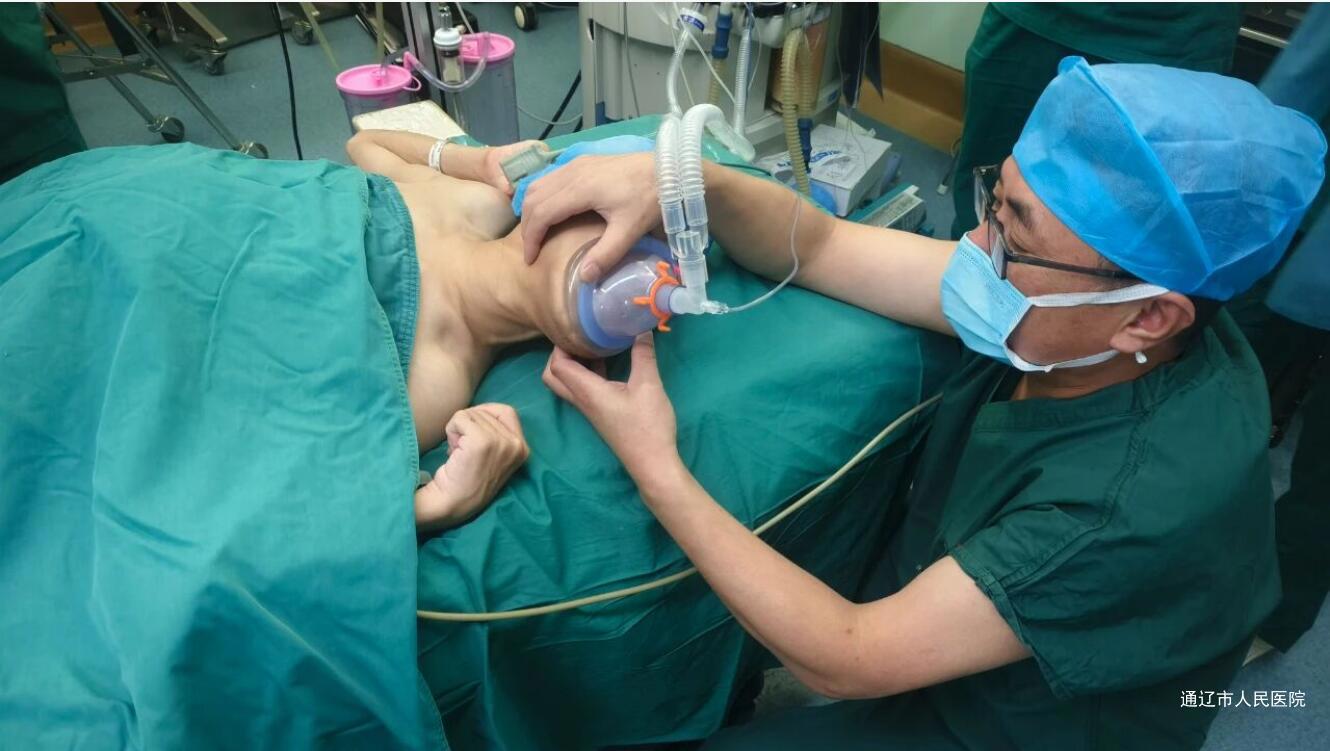
34岁的患者小李自幼确诊脑瘫,四肢严重畸形且伴随智力障碍,长期依赖父母照料。近期,他因右侧腰部突发剧痛就诊,经检查发现右肾内存在一颗直径达12mm的感染性肾结石——此类结石形似水泥浇铸,常伴随肾脏输尿管解剖异常,治疗难度本就极高。更棘手的是,小李还合并脊柱侧弯、胸廓畸形,肺功能仅为正常人的40%,全麻诱导时极易引发气道痉挛、呼吸衰竭,被麻醉科判定为“最高级别困难气道”病例,此前辗转多家医院均被告知“手术希望渺茫”。
走投无路之际,小李一家慕名来到我院。面对这例“高危中的高危”手术,东区手术麻醉科主任赵勇牵头组建多学科团队,打响了一场突破麻醉极限的“生命保卫战”。
术前评估阶段,团队便面临多重困境:小李颈椎活动度受限,常规喉镜无法暴露声门;俯卧位手术可能压迫胸廓,引发通气障碍;且脑瘫导致其肝肾功能受损,麻醉药物易蓄积,稍有不慎便可能诱发心跳骤停。为破解这些难题,麻醉团队提前运用三维重建技术还原小李气道解剖结构,精准识别出颞下颌关节活动度受限、颈椎后仰极度困难等风险点,并预备了可视喉镜、纤维支气管镜、喉罩等7种不同型号的气道工具,为“生命通道”搭建多重保障。
手术当日,无影灯下的每一步操作都如“在刀尖上跳舞”。针对气道管理难题,麻醉团队采用可视喉镜引导气管插管,配合预充氧技术,在小李自主呼吸未完全抑制前完成气道建立,将缺氧时间严格控制在30秒内;为解决体位耐受差的问题,团队创新使用悬浮式俯卧位支架,通过动态调整腹部悬空高度,确保小李血氧饱和度始终维持在98%以上;面对药物代谢慢的挑战,运用靶控输注技术,依据脑电双频谱指数(BIS)实时调整药物浓度,既保证术中无痛,又实现术后迅速苏醒。
术中,多学科团队的协作更是环环相扣:麻醉团队用脑功能监测仪精准调控麻醉深度,避免智力障碍的小李术中觉醒;通过加温输液系统和体表保温毯,应对其自主神经功能紊乱导致的体温失衡;借助动脉置管实时监测血压,预防自主神经反射异常。护理团队倾注人文关怀,术前特意将室温升至28℃以避免肌张力异常加重,用软垫仔细包裹小李每一处骨突部位,防止术中压力性损伤。历经一个半小时的紧张手术,小李肾内的结石被成功清除。
此次手术的成功,不仅是我院在麻醉技术与外科诊疗领域的双重突破,更彰显了医院“以患者为中心”的服务理念——没有“不值得救治”的患者,只有需要不断突破的技术极限。据统计,全球每年因困难气道导致的麻醉相关死亡中,30%源于未及时识别高危患者。而医院团队探索出的“预判风险、团队协作、技术兜底”诊疗模式,为后续特殊患者安全手术提供了宝贵的临床经验,更以实际行动践行了“守护每一个生命”的医者承诺,为区域医疗健康事业高质量发展注入了强劲动力。


 当前位置:
当前位置:



